HIV-1 sýking í nýrum: kerfi og afleiðingar
Apr 21, 2023
Ágrip
HIV-smitaðir einstaklingar eru í meiri hættu á að fá bráðan og langvinnan nýrnasjúkdóm samanborið við ósýkta einstaklinga. Nýrnasjúkdómur í þessum hópi er margþættur og felur í sér HIV sýkingu í nýrnafrumum, langvarandi bólgu, erfðafræðilega næmi, öldrun, fylgisjúkdóma og samsýkingar. Í þessari umfjöllun tökum við saman nýlegar framfarir í skilningi á aðferðum og afleiðingum HIV sýkingar og nýrnasjúkdóms, með sérstakri áherslu á hlutverk beinrar HIV sýkingar í nýrnafrumum.
Leitarorð
HIV; Nýrnasjúkdómur;Cistanche ávinningur.

Smelltu hér til að kaupaCistanche fæðubótarefni vörur
Kynning
Nýrnaskaði er mikilvægur fylgikvilli HIV-sýkingar. Ýmsar aðferðir geta stuðlað að nýrnasjúkdómum hjá fólki sem lifir með HIV (PLWH), þar á meðal bein áverka sem tengist HIV sýkingu í nýru og genatjáningu, ónæmisstjórnun, eiturverkunum á meðferð, fylgisjúkdómum og fylgisjúkdómum. Áður en andretróveirumeðferð (ART) var tiltæk var HIV-tengdur nýrnakvilli (HIVAN) algengasti nýrnasjúkdómurinn hjá PLWH. Dýralíkön og rannsóknir á vefjasýni úr mönnum hafa sýnt fram á orsakasamhengi milli HIV og beinnar HIV sýkingar í nýrnaþekjufrumum (Mynd 1), tjáningar veirugena í nýrum og truflunar á hýsilgenum sem taka þátt í frumuaðgreiningu og frumuhring. Án ART þróast HIV hratt yfir í nýrnasjúkdóm á lokastigi; Hins vegar kemur andretróveirumeðferð, sem er gefin snemma á HIV-sjúkdómnum, stöðugleika á nýrnastarfsemi og bætir horfur, í samræmi við beinan þátt nýrna-HIV-sýkingar í nýrnasjúkdómum. Þrátt fyrir að dregið hafi úr HIV-sýkingu með víðtækri notkun andretróveirumeðferðar, er hún enn mikilvæg orsök nýrnasjúkdóms þegar um er að ræða seinkaða HIV-greiningu eða ekki fylgst með andretróveirumeðferð.

Með vaxandi útbreiðslu öldrunar HIV íbúa. Nýrnasjúkdómur á lokastigi (ESRD) kemur fram á yngri aldri hjá sjúklingum með PLWH en hjá HIV-neikvæðum sjúklingum og líkur eru á að horfur fyrir skilun séu verri hjá sjúklingum með PLWH. Á fyrstu árum faraldursins var nýrnaígræðsla ekki valkostur fyrir PLWH vegna áhyggna af hættu á tækifærissýkingum og óvissu um að úthluta af skornum skammti til íbúa með óþekkta horfur og ávinning af lifun. Athugunarrannsóknir hafa sýnt að PLWH-ígræðsla getur verið örugg og hefur góðar horfur, þó að bráð höfnun ígræðslu sé algengari og getur haft áhrif á langtímalifun ósamplantna. Nýlegar upplýsingar frá Suður-Afríku styðja notkun HIV auk líffæragjafa, þó frekari rannsóknir séu nauðsynlegar til að meta öryggi þessarar aðferðar hjá þýðum með hátt hlutfall af andretróveirulyfjaónæmi. Nýlegar rannsóknir á HIV plús nýrnaþegum varpa einnig ljósi á möguleika nýrna sem veiruforðabúrs, þó hugsanleg áhrif á langtímalifun ósamgena ígræðslu og á hönnun HIV læknaaðferða séu óljós.
Í þessari endurskoðun gerum við grein fyrir nýlegum rannsóknum á erfðafræðilegu næmi PLWH fyrir nýrnasjúkdómum, in vivo vísbendingar sem styðja nýrun sem hugsanlegt veiruforðabúr og in vitro rannsóknir sem skýra hvernig veirusýkingar nýrnaþekjufrumum hafa áhrif.

Herba Cistanche
Nýgengi og klínísk framsetning nýrnasjúkdóms í PLWH
Bráður nýrnaskaði (AKI), skilgreindur sem hækkuð kreatínínmagn í sermi sem gefur til kynna hraða skerðingu á nýrnastarfsemi, er algengari hjá HIV auk einstaklingum en almenningi og tengist aukinni hættu á öðrum fylgikvillum, þar á meðal hjartabilun, hjarta- og æðasjúkdómum. , ESRD og dauða. Í PLWH á sjúkrahúsi tengist tíðni AKI aukinni dánartíðni.
HIVAN er hinn klassíski nýrnasjúkdómur sem tengist HIV sýkingu og einkennist klínískt af hratt versnandi nýrnabilun, oft með verulegri próteinmigu hjá sjúklingum með langt genginn HIV (tafla 1). Vefjafræðilega kemur það fram með rýrnun í brennidepli (FSGS), smáblöðruútvíkkun og millivefsíferð; það einkennist einnig af óeðlilegum frumum, þar á meðal ofvöxt, fjölfrumuvirkni og frumufrumu. Röð vefjasýni sem gerðar voru við bráða HIV sýkingu og meðan á bata eftir upphaf andretróveirumeðferðar stóð sýndi verulegan bata í meinafræði, þar á meðal minni bólguíferð, minni alvarleika tubulointerstitial sjúkdóms, hvarf microcystins og minni frumuafbrigðileika. Þrátt fyrir þessar endurbætur gæti FSGS verið viðvarandi. Þrátt fyrir að tíðni HIV hafi minnkað vegna árangurs ART, er langvinn nýrnasjúkdómur enn mikilvægur fylgisjúkdómur hjá mörgum PLWH. HIV sýking er talin sjálfstæður áhættuþáttur fyrir þróun langvinnrar nýrnasjúkdóms og auk hefðbundinna áhættuþátta eins og erfðafræðilegs næmis, sykursýki, háþrýstings og umhverfisþátta, auka eiturverkanir andretróveirulyfja á nýru hættu á PLWH sjúkdómi hjá PLWH. Tíðni langvinnrar nýrnasjúkdóms er einnig að aukast vegna hækkandi aldurs PLWH íbúa, en lífslíkur þeirra eru nú að nálgast lífslíkur almennings vegna útbreiddrar notkunar ART.

Erfðafræðileg tilhneiging í HIV-tengdum nýrnasjúkdómum
Í samanburði við aðra kynþætti er fólk af afrískum uppruna í mun meiri hættu á að fá nýrnasjúkdóm og þessi hætta magnast upp í PLWH. Þessi kynþáttamunur tengist afbrigðum í apólípóprótein L1 (APOL1) geninu (tafla 2), meðlimur APOL genafjölskyldunnar sem talið er að gegni hlutverki í meðfæddu ónæmi. Tvö afbrigði (G1 og G2) tengdust aukinni hættu á nýrnasjúkdómum samanborið við villigerðina (G0). Þessi afbrigði eru sértæk fyrir fólk af afrískum uppruna og gætu nýlega verið valin í Afríku sem vörn gegn trypanosome sýkingu. Bæði afbrigðin veita ónæmiskosti gegn trypanosomiasis en auka hættuna á HIV-tengdum nýrnasjúkdómum. Þessi afbrigði erfast á víkjandi hátt og vernda gegn trypanosomes í arfblendnu ástandi, en auka hættuna á nýrnasjúkdómum í hreinu (G1, G1 eða G2, G2) eða samsettu arfblendnu ástandi (G1, G2). Athyglisvert er að þessi APOL1 afbrigði eru að mestu fjarverandi í Eþíópíu og Austur-Afríku og HIVAN hefur ekki sést í þessum hópum.

Einstaklingar í mikilli hættu á að fá APOL1 arfgerðina eru með 7 - 10-föld aukinni hættu á FSGS sem ekki tengist HIV og háþrýstingstengdri ESRD. Í tengslum við HIV sýkingu jók þessi erfðaafbrigði hættuna á HIV 29-falt í Afríku-Ameríkubúum og 89-falt hjá Suður-Afríkubúum.
Verkunarháttur apol1-miðaðs nýrnaskaða er ekki að fullu skilinn. apol1 er tjáð í mörgum vefjum og dreifist í plasma, aðallega í lifur. Hins vegar er plasmaþéttni APOL1 ekki tengd nýrnasjúkdómum. Gögn úr ígræðslurannsóknum benda til þess að tilvist áhættuafbrigða af APOL1 hjá líffæragjöfum, en ekki hjá ígræðsluþegum, ákvarðar hættuna á síðari sjúkdómi. Niðurstaðan er sú að þessar skýrslur benda eindregið til þess að hjá þeim sjúklingum með APOL1 afbrigði í áhættuhópi geti nýrnaáhrif verið staðbundin miðluð innan nýrna.

áhrif Cistanche á nýru
In vivo sönnunargögn til að styðja við nýrun sem staður fyrir HIV afritun og þrálátleika
Sýking og viðvarandi HIV-1 í mismunandi líffærum og vefjum getur leitt til þess að mismunandi veirustofnar, veiruhólf og veirugeymir myndast. Veiruhólf takmarka HIV-1 flutning og genaflæði og auðvelda óháða þróun veira sem eru einangraðir úr veiruættinni í útlægum blóði eða öðrum líffærafræðilegum stöðum. Vaxandi vísbendingar styðja nýrun sem sérstakt veiruhólf, eins og gefur til kynna með samanburði á veirusöðum sem magnast upp úr blóði við þá sem magnast upp úr nýrnavef og þvagi. Auk þess að sýna fram á tilvist erfðafræðilega aðgreindra vírusa í þvagi, sýna þessar rannsóknir einnig tilvist nokkurra eins raða, sem bendir til þess að uppspretta þessara þvagfæraveira gæti verið einræktað magnað frumustofn í þvagfærum, svipað og sýkt T. frumur í blóði.
Viðbótar vísbendingar um hugsanlegt hlutverk nýrna sem staður fyrir afritun og viðvarandi HIV (tafla 3) koma frá rannsóknum á HIV auk nýrnaþega. 2014 rannsókn á HIV-jákvæðum einstaklingum sem fengu nýrnaígræðslu frá HIV-neikvæðum gjöfum sýndi að 68 prósent af áður ósýktum ósamgena ígræðslu voru sýkt af HIV, þó að allir viðtakendur hafi vel stjórnað veirumagni á ART stjórnað. Vefjasýni 3 og 12 mánuðum eftir ígræðslu sýndu tilvist HIV-RNA í bæði fræfrumum og nýrnapípluþekjufrumum (RTE). podocyte sýking tengdist frumudreifingu fræfrumna og hraðri hnignun í nýrnastarfsemi, en pípulaga þekjufrumusýking var oftar tengd píplum millivefsbólgu. Þessar niðurstöður gætu útskýrt minni langtímalifun ósamgena ígræðslu hjá HIV plús ígræðsluþegum.
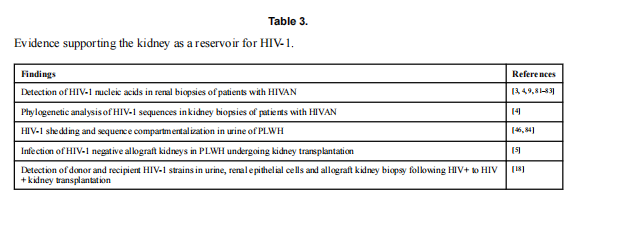
Nýlega, þökk sé samþykkt HIV Organ Policy Equity Act (HOPE), hafa HIV-jákvæðir sjúklingar í Bandaríkjunum möguleika á að fá nýru frá öðrum HIV-smituðum einstaklingum, sem hefur aukið líffærahópinn sem er tiltækur fyrir ígræðslu, þ. að bjóða upp á mikilvægan valkost fyrir þá sem eru á biðlista ígræðslu. Árið 2008 var Suður-Afríka brautryðjandi í innleiðingu HIV plús til HIV plús nýrnaígræðslu, sem gefur einnig tækifæri til að rannsaka frekar möguleika nýrna sem uppistöðulón vírusins og til að kanna veiruvirkni eftir ígræðslu.
Þrír af 27 þátttakendum í suður-afríku rannsókninni fengu endurtekinn HIV-tengdan nýrnakvilla, í samræmi við HIV-1 nýrnasýkingu.
Í nýlegri rannsókn hjá hópnum okkar greindum við frá því að gjafaveira greindist í þvagi og þvagi fengnar RTE frumur nýrnaþega 2 vikum eftir ígræðslu, þrátt fyrir að viðtakendur hafi fengið ART meðferð. Nokkrar veiruraðir sem samsvara HIV-stofni gjafans greindust einnig í blóði þegans aðeins á 3. degi eftir ígræðslu (n=2). Að auki voru nokkrar HIV-raðir einnig magnaðar upp úr nýrnasýnasýni gjafans fyrir ígræðslu, sem bendir enn frekar til þess að sýking sé í ósamgena, þó að það bendi ekki til frumuuppruna innan nýrna. Þessar niðurstöður benda til þess að HIV-stofnar gjafa sem eru duldir í nýrum gjafans geti verið fluttir og greint í þeganum. Langtímarannsóknir á eftirfylgni á þessum ígræðsluþegum eru nauðsynlegar til að skilja langtímahvörf veiru hjá sjúklingum sem geta borið tvo mismunandi HIV-1 stofna og áhrif HIV nýrnasýkingar á langtímalifun ósamgena ígræðslu.

Cistanche tubulosa
Hvernig á að nota Cistanche þykkni til að bæta lífsgæði fólks með HIV nýrnasýkingu?
HIV nýrnasýking, einnig þekkt sem HIV-tengd nýrnakvilli (HIVAN), er alvarlegt sjúkdómsástand sem hefur áhrif á fólk sem lifir með HIV. Það getur valdið nýrnabilun og dregið verulega úr lífsgæðum þeirra sem verða fyrir áhrifum af henni. Cistanche þykkni, hefðbundið kínverskt lyf, hefur verið stungið upp á sem hugsanlega meðferð til að bæta lífsgæði fólks með HIV nýrnasýkingu.
Cistanche þykkni inniheldur lífvirk efnasambönd eins og fenýletanóíð glýkósíð, echinacoside og Acteoside sem hafa öfluga andoxunar- og bólgueyðandi eiginleika sem geta verið gagnleg við að meðhöndla undirliggjandi orsakir HIVAN.
Til að nota Cistanche þykkni til að bæta lífsgæði fólks með HIV nýrnasýkingu, ættu einstaklingar fyrst að hafa samráð við heilbrigðisstarfsmann sinn til að ákvarða viðeigandi skammt og tryggja að ekki séu hugsanlegar árekstrar við önnur lyf.
Nokkrar rannsóknir hafa rannsakað áhrif Cistanche þykkni á nýrnastarfsemi í dýralíkönum af HIVAN. Ein rannsókn sem birt var í African Journal of Pharmacy and Pharmacology leiddi í ljós að gjöf Cistanche þykkni bætti nýrnastarfsemi og minnkaði próteinmigu hjá rottum með HIVAN.
Önnur rannsókn sem birt var í Frontiers in Bioscience sýndi fram á að Cistanche þykkni dregur úr oxunarálagi og bólgu í músum af völdum HIVAN, sem leiddi til bættrar vefjafræði og nýrnastarfsemi.
Ennfremur getur Cistanche þykkni hjálpað til við að stjórna blóðsykri, sem getur verið gagnlegt fyrir fólk með HIV þar sem það er í meiri hættu á að fá sykursýki. Rannsókn sem birt var í Diabetes, Metabolic Syndrome and Obesity: Targets and Therapy leiddi í ljós að Cistanche útdrættir bættu insúlínnæmi og lækkuðu blóðsykursgildi hjá sykursjúkum rottum.
Að lokum, þó að þörf sé á frekari rannsóknum til að skilja að fullu virkni Cistanche þykkni fyrir fólk með HIV nýrnasýkingu, benda fyrstu rannsóknir til að það gæti verið efnileg viðbótarmeðferð til að bæta nýrnastarfsemi, draga úr bólgu og vernda gegn langtíma fylgikvillum. Hins vegar er nauðsynlegt að hafa samráð við heilbrigðisstarfsmann áður en þú tekur jurtafæðubótarefni þar sem það getur haft samskipti við lyf eða haft skaðleg áhrif á ákveðna einstaklinga.
Heimildir
1. Rosenberg AZ, Naicker S, Winkler CA, Kopp JB. HIV-tengdir nýrnasjúkdómar: faraldsfræði, meinafræði, aðferðir og meðferð. Nat Rev Nephrol 2015; 11(3):150–160.
2. Swanepoel CR, Atta MG, D'Agati VD, Estrella MM, Fogo AB, Naicker S, o.fl. Nýrnasjúkdómur í tengslum við HIV-sýkingu: ályktanir frá nýrnasjúkdómi: Deilurráðstefna um bata á heimsvísu (KDIGO). Nýra Int 2018; 93(3):545–559.
3. Bruggeman LA, Ross MD, Tanji N, Cara A, Dikman S, Gordon RE, o.fl. Nýrnaþekjan er áður óþekktur staður HIV-1 sýkingar. J Am Soc Nephrol 2000; 11(11):2079–2087.
4. Marras D, Bruggeman LA, Gao F, Tanji N, Mansukhani MM, Cara A, et al. Afritun og hólfaskipting HIV-1 í nýrnaþekju sjúklinga með HIV-tengdan nýrnakvilla. Nat Med 2002; 8(5):522–526.
5. Canaud G, Dejucq-Rainsford N, Avettand-Fenoel V, Viard JP, Anglicheau D, Bienaime F, et al. Nýrað er forðabúr fyrir HIV-1 eftir nýrnaígræðslu. J Am Soc Nephrol 2014; 25(2):407–419.
6. Payne EH, Ramalingam D, Fox DT, Klotman ME. Fjölfrumuvirkni og mítótísk frumudauði eru tvær aðskildar HIV-1 Vpr-drifnar afleiðingar í nýrnapípluþekjufrumum. J Virol 2018; 92(2).
7. Rosenstiel PE, Gruosso T, Letourneau AM, Chan JJ, LeBlanc A, Husain M, et al. HIV-1 Vpr hamlar frumumyndun í nærpíplufrumum manna. Nýra Int 2008; 74(8):1049–1058.
8. Ross MJ, Klotman PE. HIV-tengd nýrnakvilli. AIDS 2004; 18(8):1089–1099.
9. Winston JA, Bruggeman LA, Ross MD, Jacobson J, Ross L, D'Agati VD, o.fl. Nýrnakvilli og stofnun nýrnageyms af HIV tegund 1 við frumsýkingu. N Engl J Med 2001; 344(26):1979–1984.
10. Kudose S, Santoriello D, Bomback AS, Stokes MB, Batal I, Markowitz GS, o.fl. Litróf niðurstaðna nýrnavefjasýnis hjá HIV-sýktum sjúklingum í nútímanum. Nýra Int 2020; 97(5):1006–1016.
11. Althoff KN, McGinnis KA, Wyatt CM, Freiberg MS, Gilbert C, Oursler KK, o.fl. Samanburður á áhættu og aldri við greiningu á hjartadrepi, nýrnasjúkdómum á lokastigi og krabbameini sem ekki skilgreinir alnæmi hjá HIV-smituðum á móti ósýktum fullorðnum. Clin Infect Dis 2015; 60(4):627–638.
12. Razzak Chaudhary S, Workeneh BT, Montez-Rath ME, Zolopa AR, Klotman PE, Winkelmayer WC. Þróun í niðurstöðum nýrnasjúkdóms á lokastigi vegna nýrnakvilla sem tengist ónæmisbrestveiru manna. Nephrol Dial Transplant 2015; 30(10):1734–1740.
13. Trullas JC, Cofan F, Barril G, Martinez-Castelao A, Jofre R, Rivera M, et al. Útkoma og forspárþættir hjá HIV-1-sýktum sjúklingum í skilun á cART tímum: GESIDA/SEN hóprannsókn. J Acquir Immune Defic Syndr 2011; 57(4):276–283.
14. Wright AJ, Gill JS. Nýrnaígræðsla hjá HIV-smituðum viðtakendum: Hvetjandi niðurstöður, en skráningargögn eru ekki lengur nóg. J Am Soc Nephrol 2015; 26(9):2070–2071.
15. Stock PG, Barin B, Murphy B, Hanto D, Diego JM, Light J, et al. Niðurstöður nýrnaígræðslu hjá HIV-smituðum viðtakendum. N Engl J Med 2010; 363(21):2004–2014.
16. Muller E, Barday Z, Mendelson M, Kahn D. HIV-jákvæð-í-HIV-jákvæð nýrnaígræðsla-- niðurstöður eftir 3 til 5 ár. N Engl J Med 2015; 372(7):613–620.
17. Kumar MS, Sierka DR, Damask AM, Fyfe B, McAlack RF, Heifets M, et al. Öryggi og árangur nýrnaígræðslu og samhliða ónæmisbælingar hjá HIV-jákvæðum sjúklingum. Nýra Int 2005; 67(4):1622–1629.
18. Blasi M, Stadtler H, Chang J, Hemmersbach-Miller M, Wyatt C, Klotman P, et al. Greining á HIV-stofni gjafa í HIV-jákvæðum nýrnaígræðsluþega. N Engl J Med 2020; 382(2):195–197.
19. Choi AI, Li Y, Parikh C, Volberding PA, Shlipak MG. Langtíma klínískar afleiðingar bráðs nýrnaskaða hjá HIV-smituðum. Nýra Int 2010; 78(5):478–485.
20. Nadkarni GN, Patel AA, Yacoub R, Benjo AM, Konstantinidis I, Annapureddy N, o.fl. Byrðin af bráðum nýrnaskaða sem krefst skilunar meðal fullorðinna á sjúkrahúsi með HIV-sýkingu: sýnishornsgreining á landsvísu. AIDS 2015; 29(9):1061–1066.
21. Wyatt CM, Rosenstiel PE, Klotman PE. HIV-tengd nýrnakvilli. Framlag Nephrol 2008; 159:151–161.
22. Bodi I, Abraham AA, Kimmel PL. Apoptosis í ónæmisbrestveiru tengdum nýrnakvilla. Am J Kidney Dis 1995; 26(2):286–291.
23. Cooper RD, Wiebe N, Smith N, Keizer P, Naicker S, Tonelli M. Kerfisbundin endurskoðun og meta-greining: öryggi nýrna tenófóvír tvísóproxíl fúmarats hjá HIV-sýktum sjúklingum. Clin Infect Dis 2010; 51(5):496–505.
24. Naicker S, Rahmanian S, Kopp JB. HIV og langvarandi nýrnasjúkdómur. Clin Nephrol 2015; 83(7 viðbót 1):32–38.
25. Wyatt CM. Nýrnasjúkdómur og HIV sýking. Top Antivir Med 2017; 25(1):13–16.
26. Flandre P, Pugliese P, Cuzin L, Bagnis CI, Tack I, Cabie A, o.fl. Áhættuþættir langvinns nýrnasjúkdóms hjá HIV-sýktum sjúklingum. Clin J Am Soc Nephrol 2011; 6(7):1700–1707.
27. Abbott KC, Hypolite I, Welch PG, Agodoa LY. Mannleg ónæmisbrestveira/áunnin ónæmisbrestsheilkenni tengd nýrnakvilli á lokastigi nýrnasjúkdóms í Bandaríkjunum: einkenni sjúklinga og lifun á forvirkri andretróveirumeðferð. J Nephrol 2001; 14(5):377–383.
28. Smith EE, Malik HS. Apólípóprótein L fjölskyldan af forrituðum frumudauða og ónæmisgenum þróaðist hratt í prímötum á aðskildum stöðum þar sem hýsil-sýkingar hafa samskipti. Genome Res 2009; 19(5):850–858.
29. Freedman BI, Kopp JB, Langefeld CD, Genovese G, Friedman DJ, Nelson GW, o.fl. Apólípóprótein L1 (APOL1) genið og nýrnakvilli án sykursýki í Afríku-Ameríkumönnum. J Am Soc Nephrol 2010; 21(9):1422–1426.
30. Genovese G, Tonna SJ, Knob AU, Appel GB, Katz A, Bernhardy AJ, o.fl. Áhættusamsæta fyrir brennisteinsbundinni glomerulosclerosis í Afríku-Ameríkubúum er staðsett innan svæðis sem inniheldur APOL1 og MYH9. Nýra Int 2010; 78(7):698–704.
31. Genovese G, Friedman DJ, Ross MD, Lecordier L, Uzureau P, Freedman BI, o.fl. Samtök trypanolytic ApoL1 afbrigða með nýrnasjúkdóm í Afríku-Ameríkubúum. Vísindi 2010; 329(5993):841–845.
32. Dummer PD, Limou S, Rosenberg AZ, Heymann J, Nelson G, Winkler CA, o.fl. APOL1 nýrnasjúkdómsáhættuafbrigði: Landslag í þróun. Semin Nephrol 2015; 35(3):222–236.
33. Limou S, Nelson GW, Kopp JB, Winkler CA. APOL1 nýrnaáhættusamsætur: erfðafræði íbúa og sjúkdómatengsl. Adv Chronic Kidney Dis 2014; 21(5):426–433.
34. Behar DM, Kedem E, Rosset S, Haileselassie Y, Tzur S, Kra-Oz Z, et al. Skortur á APOL1 áhættuafbrigðum verndar gegn HIV-tengdum nýrnakvilla hjá Eþíópíubúum. Am J Nephrol 2011; 34(5):452–459.
35. Koech MK, Owiti MOG, Owino-Ong'or WD, Koskei AK, Karoney MJ, D'Agati VD, o.fl. Skortur á HIV-tengdum nýrnakvilla meðal andretróveiru barnafullra fullorðinna með viðvarandi albúmínu í Vestur-Kenýa. Nýra Int Rep 2017; 2(2):159–164.
36. Kasembeli AN, Duarte R, Ramsay M, Mosiane P, Dickens C, Dix-Peek T, et al. APOL1 áhættuafbrigði eru sterklega tengd HIV-tengdum nýrnakvilla hjá svörtum Suður-Afríkubúum. J Am Soc Nephrol 2015; 26(11):2882–2890.
37. Kopp JB, Nelson GW, Sampath K, Johnson RC, Genovese G, An P, et al. APOL1 erfðafræðileg afbrigði í brennisteinshluta glomerulosclerosis og HIV-tengdum nýrnakvilla. J Am Soc Nephrol 2011; 22(11):2129–2137.
38. Shukha K, Mueller JL, Chung RT, Curry MP, Friedman DJ, Pollak MR, o.fl. Mest ApoL1 er seytt af lifur. J Am Soc Nephrol 2017; 28(4):1079–1083.
39. Bruggeman LA, O'Toole JF, Ross MD, Madhavan SM, Smurzynski M, Wu K, o.fl. Styrkur apólípópróteins L1 í plasma er ekki í tengslum við langvinnan nýrnasjúkdóm. J Am Soc Nephrol 2014; 25(3):634–644.
40. Kozlitina J, Zhou H, Brown PN, Rohm RJ, Pan Y, Ayanoglu G, et al. Plasmastig áhættuafbrigðis APOL1 tengist ekki nýrnasjúkdómum í hópi sem byggir á þýði. J Am Soc Nephrol 2016; 27(10):3204–3219.
41. Lee BT, Kumar V, Williams TA, Abdi R, Bernhardy A, Dyer C, et al. APOL1 arfgerð nýrnaþega í Afríku-Ameríku hefur ekki áhrif á 5-árs lifun ósamgena. Am J Transplant 2012; 12(7):1924–1928.
42. Reeves-Daniel AM, DePalma JA, Bleyer AJ, Rocco MV, Murea M, Adams PL, o.fl. APOL1 genið og lifun ósamgena ígræðslu eftir nýrnaígræðslu. Am J Transplant 2011; 11(5):1025–1030.
43. Karris MA, Smith DM. Vefjasértæk HIV-1 sýking: hvers vegna það skiptir máli. Future Virol 2011; 6(7):869–882.
44. Nickle DC, Jensen MA, Shriner D, Brodie SJ, Frenkel LM, Mittler JE, o.fl. Þróunarvísar um ónæmisbrestsveiru af tegund 1 lón og hólf. J Virol 2003; 77(9):5540–5546.
45. Nickle DC, Shriner D, Mittler JE, Frenkel LM, Mullins JI. Mikilvægi og uppgötvun vírusgeyma og hólfa HIV-sýkingar. Curr Opin Microbiol 2003; 6(4):410–416.
46. Blasi M, Carpenter JH, Balakumaran B, Cara A, Gao F, Klotman ME. Auðkenning HIV-1 kynfærahólfa með því að greina env genaröðina í þvagi. AIDS 2015; 29(13):1651–1657.
47. Maldarelli F, Wu X, Su L, Simonetti FR, Shao W, Hill S, et al. HIV leynd. Sérstakir HIV samþættingarstaðir eru tengdir klónaþenslu og viðvarandi sýktum frumum. Vísindi 2014; 345(6193):179–183.
48. Wagner TA, McLaughlin S, Garg K, Cheung CY, Larsen BB, Styrchak S, o.fl. HIV leynd. Fjölgun frumna með HIV samþætt í krabbameinsgenum stuðlar að viðvarandi sýkingu. Vísindi 2014; 345(6196):570–573.
49. Health R, Services Administration DoH, Human S. Líffæraöflun og ígræðsla: innleiðing laga um HIV líffærastefnu. Endanleg regla. Fed Regist 2015; 80(89):26464–26467.
1. Læknadeild, smitsjúkdómadeild, Duke University School of Medicine, Durham, NC, Bandaríkjunum
2. Duke Human Vaccine Institute, Duke University School of Medicine, Durham, NC, Bandaríkjunum
3. Læknadeild, nýrnalækningadeild, Duke University School of Medicine, Durham, NC, Bandaríkjunum
